¿Qué es la periodoncia?
Es la especialidad odontológica que se dedica a la prevención diagnostico y tratamiento de las enfermedades relacionadas con la encía y el tejido de soporte de los dientes.
Las afectaciones más comunes son la Gingivitis, la Periodontitis y la Periimplantitis, ambas últimas englobadas en lo que comúnmente se llama “piorrea”
La estadística presente en nuestro país refleja que a los 30 años tan solo un 15% de la población tiene las encías completamente sanas, frente a un 65% que padecen Gingivitis y un 20% que padecen periodontitis.
Enfermedades periodontales
Las enfermedades periodontales afectan al aparato de inserción de los dientes, denominado periodonto. Son los tejidos que rodean al diente y lo unen fijamente al hueso maxilar y mandibular. En la boca convivimos en salud con una gran cantidad de bacterias. Cuando se altera la cantidad o calidad del componente bacteriano que tenemos en la boca puede producirse la afectación de los tejidos que rodean al diente, dando lugar a las enfermedades periodontales. Son por tanto afecciones de causa bacteriana.
La placa bacteriana comprende restos de alimentos, bacterias y toxinas que van depositándose a las pocas horas de habernos cepillado los dientes, y tienden a adherirse a las superficies duras que encuentran en la boca (dientes e implantes).

Si no eliminamos las bacterias de la zona de la encía que rodea al diente, a las pocas horas producen la inflamación del tejido. Este primer estadío se denomina Gingivitis y es un proceso reversible.
Si la gingivitis continua presente alrededor de la encía durante un tiempo determinado, puede evolucionar hacia el siguiente estadío de la enfermedad periodontal, denominado Periodontitis, en la cual la carga bacteriana aumenta exponencialmente (por la calcificación de la placa bacteriana, que se transforma en cálculo o “sarro”) y comienza a destruirse el hueso que rodea al diente.
La periodontitis es una enfermedad de carácter crónico que generalmente no cursa con dolor, y rara vez el paciente se da cuenta de su existencia y avance. Si no se detecta a tiempo puede llegar a perderse tanta inserción del diente dentro del hueso que este puede adquirir movilidad y caerse. La Periodontitis puede detenerse si se realiza la terapia adecuada en clínica y el posterior correcto mantenimiento del paciente en casa.
Gingivitis
La gingivitis es la inflamación de la encía que rodea al diente como consecuencia del acumulo de placa bacteriana alrededor del diente. La Placa bacteriana es un deposito blanquecino que comprende bacterias, restos de alimentos y toxinas, que se deposita alrededor de las superficies duras de la boca (dientes e implantes) a las pocas horas de habernos cepillado.
Es una situación reversible, en la cual no hay pérdida de hueso circundante. Si se establece una adecuada higiene, la gingivitis a los pocos días se resuelve. Si no lo realizamos correctamente, volverá a inflamarse la encía de nuevo y podemos llegar al siguiente estadío de la enfermedad que es la Periodontitis.
Periodontitis
Es el siguiente estadío a la gingivitis, y comprende la pérdida de hueso alrededor del diente. Es una situación grave, ya que en muy pocas ocasiones podremos regenerar el hueso y la encía perdidos.
El riesgo de perder el diente depende del avance de la enfermedad y de la severidad de esta. La gran mayoría de las Periodontitis son de evolución crónica. Puede pararse la enfermedad y conseguir que no continúe avanzando, pero requerirá visitas de control y mantenimiento periodontal en la clínica en función de la severidad de cada caso.
Dependiendo del paciente hará falta verle en la clínica para un mantenimiento de 1 a 4 veces al año. Sus visitas de mantenimiento y control dependerán de la situación de su enfermedad, pudiendo consistir en un simple control mediante una limpieza convencional sin anestesia, a una desinfección con Raspado y Alisado Radicular (comúnmente denominado “curetaje”) por sectores. El mantenimiento a largo plazo es de obligado cumplimiento para estos pacientes, ya que la enfermedad puede reactivarse de nuevo si no se controla adecuadamente.
Existe una susceptibilidad genética a la aparición y desarrollo de la periodontitis, así como otros factores que agravan la enfermedad: Tabaco, diabetes, estrés, o embarazo entre otros De la misma manera un pobre control sobre la situación periodontal condiciona y agrava la situación de pacientes médicamente comprometidos, como por ejemplo los pacientes que padecen enfermedades cardiovasculares o diabetes. También se pueden tener complicaciones durante el embarazo debido a la presencia de la enfermedad periodontal.
Signos y síntomas de la enfermedad periodontal
A no ser que la enfermedad este muy avanzada, no suele presentar dolor y cursa de forma silente. Cuando un paciente padece un absceso o “flemón” generalmente suele ser ya demasiado tarde para poder salvar el diente.
Si la encía esta sana no sangra. Pero no necesariamente por no sangrar significa que está sana. Habitos como el tabaquismo reducen el flujo sanguíneo y pueden enmascarar una gingivitis o una periodontitis grave. Al menor síntoma debe acudirse a la clínica para ser tratado por el especialista en periodoncia.
Algunos de los síntomas que pueden aparecer son los siguientes:
Tratamiento de las enfermedades periodontales
Primero se debe realizar un examen cuidadoso y establecer la situación actual de enfermedad y su progreso de forma individualizada.
La gingivitis se trata realizando una remoción de la placa subyacente bajo la encía mediante aparatos ultrasónicos y manuales. El uso de antimicrobianos o antibióticos si realizar la remoción mecánica de la placa no es efectivo, por lo que de usarse siempre debe realizarse a la vez que el tratamiento o poco después.
La periodontitis requiere de un examen minucioso, realizando un periodontograma (medición individualizada de la situación de la inserción periodontal de cada diente) y una serie radiográfica periapical. Una vez establecido el alcance de la patología el tratamiento puede consistir solo en una remoción mecánica de la placa y el cálculo con anestesia local en las localizaciones afectadas, o realizar el mismo proceso en varios días distribuyéndolo por sectores de la boca si la afectación es muy severa.
En este caso el tratamiento se denomina Raspado y Alisado (comúnmente conocido como “curetaje”) y es necesario realizarlo por un especialista para asegurarnos de que se realiza correctamente. Se procederá a la reevaluación del paciente a las 6 u 8 semanas para establecer como ha respondido ante el tratamiento inicial. Una vez realizados los nuevos registros deberemos establecer el pronóstico individual de cada diente y si necesitan mas terapia (Higiene convencional, Raspado y Alisado, Cirugía Periodontal o la extracción del diente).
Cirugía periodontal
Con ambas técnicas conseguimos prolongar la vida de los dientes donde se realiza la cirugía, ya sea por la eliminación de la bolsa y la detención del proceso destructivo periodontal, o por la regeneración de la inserción perdida.
Cirugía Resectiva: Si el patrón de pérdida ósea es horizontal y no hay defectos óseos profundos, la cirugía que realizamos consiste en levantar la encía, limpiar y desbridar los defectos profundos alrededor de los dientes, recontornear el hueso remanente y suturar. Garantizamos con este proceso la reducción generalizada de las bolsas presentes.
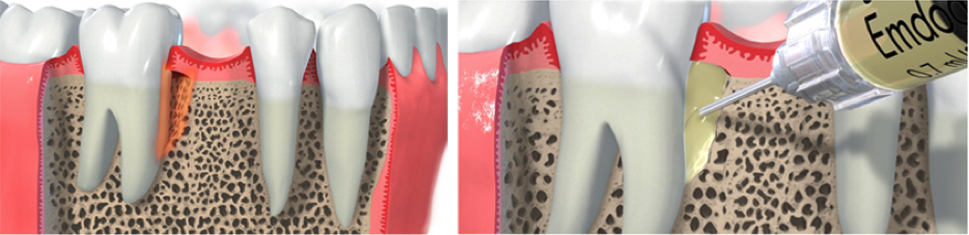
Cirugía Regenerativa: Si el patrón de pérdida es vertical en algunos de los defectos óseos, de tal manera que son ciertamente contenidos, se puede regenerar el tejido de soporte del diente para conseguir nueva inserción y no perder el diente.
Puede realizarse de dos maneras diferentes, dependiendo de cómo sea la anatomía del defecto. Puede realizarse mediante un sustituto óseo artificial y una membrana de regeneración (que separa la proliferación del tejido blando sobre el hueso, ya que este crece mucho más rápido que el duro) o mediante proteínas derivadas de la matriz del esmalte, más comúnmente conocido como Emdogain. Este material actúa como un autentico regenerador de la zona, consiguiendo verdadera nueva inserción. La morbilidad del postoperatorio suele ser menor si empleamos este material.
Con ambas técnicas conseguimos prolongar la vida de los dientes donde se realiza la cirugía, ya sea por la eliminación de la bolsa y la detención del proceso destructivo periodontal, o por la regeneración de la inserción perdida.

Cuestiones claves de la enfermedad periodontal
¿Qué hacer cuando se pierde una pieza dental?
Es importante reponer los dientes perdidos, ya que no hacerlo tiene secuelas funcionales, de salud y estéticas. Se reduce la superficie masticatoria y las cargas oclusales recaen sobre los dientes adyacentes, teniendo que soportar la carga que antes se distribuía entre más dientes.
De la misma manera, todos los dientes adyacentes y antagonistas sufrirán una migración hacia el espacio que ha dejado el diente ausente, produciéndose un desequilibrio en las fuerzas que soportan, agravando la situación de todos los dientes que hay alrededor del que hemos perdido.
La manera ideal de reponer hoy en día un diente es mediante un implante dental, ya que no tendremos que crear secuelas físicas en los dientes vecinos.
Recesión gingival
La recesión gingival consiste en la migración del tejido gingival hacia el lado opuesto a la corona. Deja un aspecto de un diente muy largo, viéndose expuesta la raíz. Esta recesión puede producirse por cepillado agresivo, malposición dentaria o por las secuelas que deja la inflamación gingival y/o la periodontitis.
Además de producir problemas estéticos también pueden dar problemas de sensibilidad dentaria y de caries radicular. Para solventarlo se realizan técnicas de microcirugía plástica periodontal en las cuales el emplear encía del paladar para injertarla en otra localización puede ser necesaria.


Injerto de encía
Las recesiones gingivales se tratan mediante un injerto de encía que tomamos del paladar, en la zona de los molares, o si no hay molar del juicio, se puede emplear dicha zona. En alguna ocasión puede emplearse un sustituto de encía artificial, o se puede realizar el procedimiento sin encía donante.
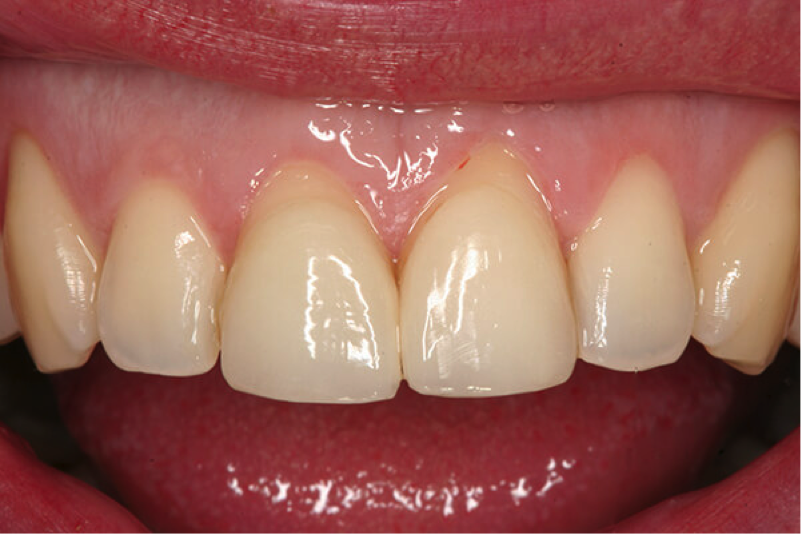
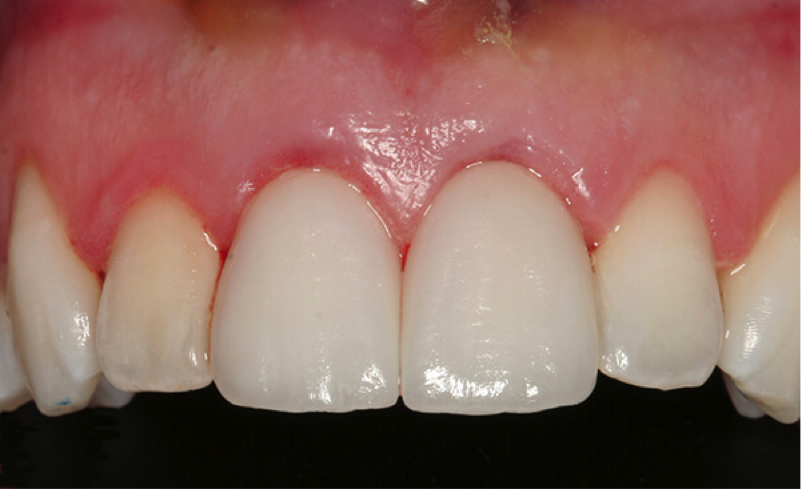
Dependiendo de las características de la recesión, se realizará una u otra técnica de cirugía mucogingival, desde técnicas de reposición coronal de colgajo con la encía previa existente hasta técnica en túnel o técnica bilaminar.
Sobrecrecimiento gingival
Hay pacientes que poseen un exceso de encía que recubre el diente. No dejan al descubierto la corona completa y da la sensación de que te tiene un diente de dimensiones mas pequeñas de lo normal.
Con una cirugía muy simple se puede devolver el mañana adecuado al diente y redimensionar la encía y colocarla en la posición que le corresponde.
Hiperplasias gingivales
Existen fármacos que producen agrandamientos aberrantes en la encía (medicamentos antihipertensivos, antiepilépticos o inmunosupresores) que dan un aspecto antiestético. Con una simple plastia es fácil corregirla y devolver el aspecto normal a la sonrisa del paciente.
Si se esta bajo tratamiento con estos fármacos hay que ser muy cuidadosos en la técnica correcta de control de placa y cepillado que realizamos, ya que si es insuficiente puede ocurrir esta patología.
Periimplantitis
Los implantes no están exentos de tener problemas. Si no se realizan correctamente los cuidados de higiene bucal, y no se acude periódicamente al especialista en periodoncia, puede haber problemas de inserción alrededor del implante.
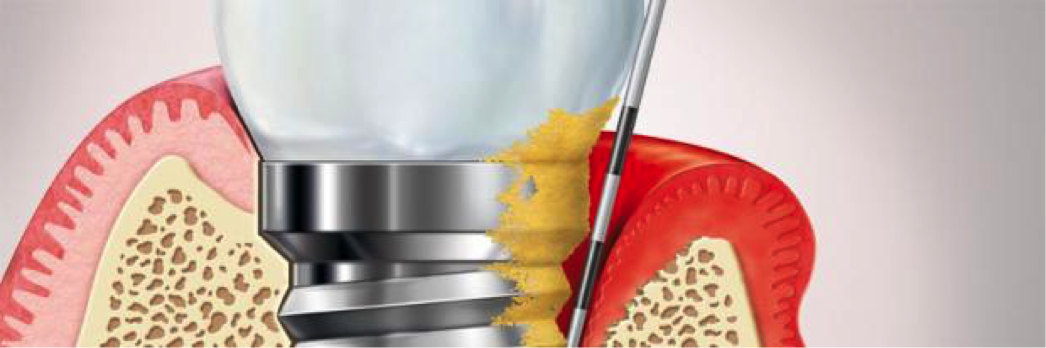
Al igual que los dientes se afectan por enfermedad periodontal, los implantes pueden sufrir la misma patología. La afectación inicial se denomina “mucositis”, y es parecida a la gingivitis que padecen los dientes naturales. Hay inflamación y sangrado alrededor del tejido circundante al implante.
El siguiente estadio de enfermedad periodontal alrededor de los dientes, denominado periodontitis (comúnmente llamado piorrea) en los implantes se llama “periimplantitis”. Al igual que en la enfermedad periodontal de los dientes, en los implantes hay sangrado, inflamación, pérdida de tejido óseo alrededor del implante, infección y en determinados casos supuración.
En estos casos, la prevención siempre es el mejor arma terapéutica disponible. Para prevenirla, el control y la monitorización en las visitas de mantenimiento periodontal son primordiales y deben estar realizadas siempre por especialistas que sepan tratar estas enfermedades.
Una vez detectada, se individualiza cada caso y se analiza el hueso circundante. La afectación puede ir desde una zona muy pequeña con una pérdida de unos pocos milímetros, hasta grandes destrucciones óseas.
Dependiendo de la cantidad de pérdida de tejido, se podrá realizar una regeneración completa del aparato de inserción del implante, o se realizará una cirugía de carácter resectivo. La decisión de si debemos conservar el implante y tratarlo, o realizar la explantación y colocar un implante nuevo dependerá del hueso remanente disponible y el posible éxito de la cirugía.
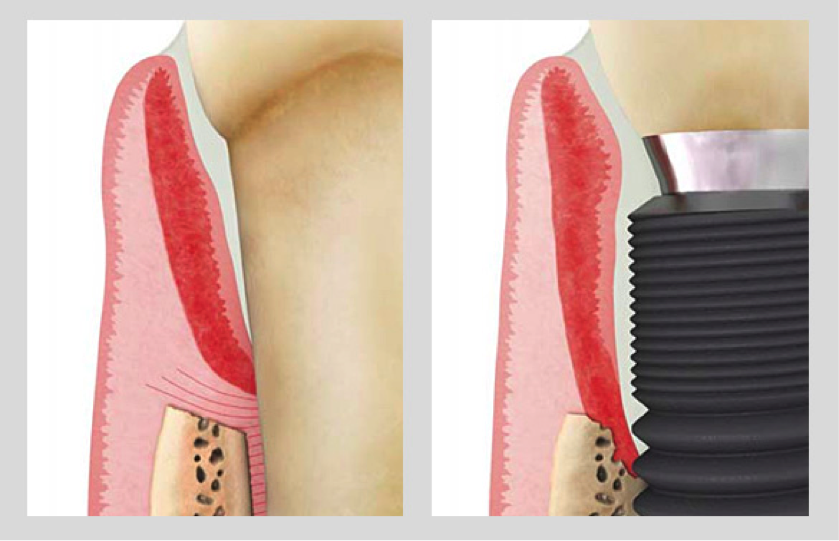
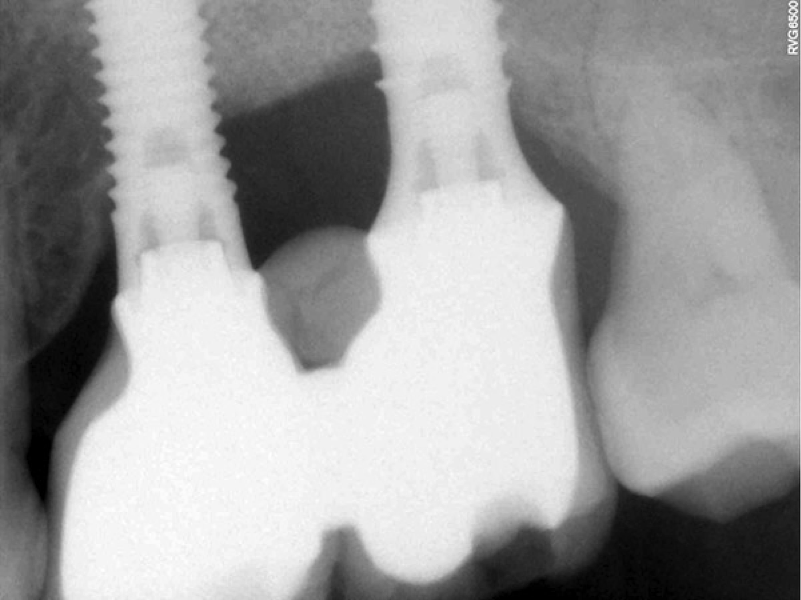
La pérdida del tejido de soporte del implante puede pasar inadvertida en ciertos casos y detectarse la afectación mediante una radiografía en un control rutinario.

Sonríe
Cuida tu sonrisa y deslumbra

Cuídate
Cepíllate a diario y mantén tu boca sana

Disfruta
No te prives y degusta los mejores platos
